
Fotolia
Hygiène des mains : des soignants suivis à la trace
Une étude menée grâce à la technologie de la radiofréquence, dont les résultats ont été présentés aux États généraux des infections
nosocomiales début février, montre que seul un soignant sur cinq se lave les mains avant un contact avec un patient.
Article paru dans L'Infirmière magazine de mars 2015
Un patient sur 20 développe une infection nosocomiale (1). Alors que ces dernières sont responsables chaque année de plusieurs milliers de décès et engendrent un surcoût chiffré en milliards d’euros, le Pr Philippe Brouqui, chef du service des maladies infectieuses et tropicales de l’hôpital Nord de Marseille (AP-HM), a fait de l’hygiène des mains son cheval de bataille. Selon lui, ni les études menées tous les deux ans par l’OMS, ni la mesure de la consommation de solution hydro-alcoolique (SHA), ne rendent compte de l’attitude réelle des soignants. «Lorsque l’établissement est audité, on est prévenu à l’avance. Une personne nous suit et on lui montre comment on fait bien, ironise le Pr Brouqui. Quant aux SHA, les hôpitaux groupent les commandes. »
Le chef de service a donc conduit une étude d’observance grâce à la technologie développée par MediHandTrace, basée sur la radiofréquence: placé dans la chaussure des soignants, un élément d’identification personnalisé permet de relever leurs passages devant les distributeurs de SHA.
Un parcours en faute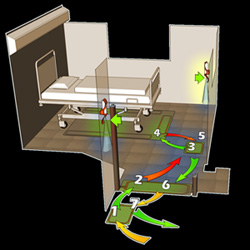 De mars 2013 à septembre 2014, 4 629 parcours, concernant 43 soignants et 132 patients, ont été passés au crible: 77,4% d’entre eux ont été jugés « inacceptables », parce qu’ils ne comportaient aucun lavage des mains (56%), ou que le geste intervenait après le contact patient (21,4%).
De mars 2013 à septembre 2014, 4 629 parcours, concernant 43 soignants et 132 patients, ont été passés au crible: 77,4% d’entre eux ont été jugés « inacceptables », parce qu’ils ne comportaient aucun lavage des mains (56%), ou que le geste intervenait après le contact patient (21,4%).
Des différences entre professions ont été observées : le pourcentage de parcours « inacceptables » est plus grand chez les ASH, AS et IDE que chez les médecins. Plus les parcours sont courts (distribution de repas et de médicaments), moins la désinfection est pratiquée. Et plus il y a de soignants dans une chambre, plus ils se désinfectent les mains, révélant un effet d’entraînement.
Comment expliquer que des soignants suivis à la trace n’aient pas été plus scrupuleux? « Il y a un problème de perception des risques. Certains soignants se demandent si ça vaut la peine de se laver les mains », relève Philippe Brouqui.
Plusieurs leviers vont être activés pour améliorer l’observance : modification de l’emplacement des SHA, formation ciblée ou encore, mise en place d’alarmes, qui se déclencheront si le soignant ne se lave pas les mains à l’entrée dans la chambre.
Aveline Marques
1- Étude nationale de prévalence 2012.
2- Le parcours idéal comporte un lavage des mains à l'entrée dans la chambre et après le contact patient (cf photo ci-dessus, DR).




