“Quel est l’impact d’une prise en soin basée sur l’accompagnement sensoriel de la personne âgée souffrant d’une maladie de type Alzheimer ?”
FORMATION
REVUE DE LA LITTÉRATURE
JANE PRICE* VALÉRIE BERGER** EMMANUELLE CARTRON***
*cadre de santé, centre de soins de gérontologie, centre Serre-Cavalier, CHU de Nîmes
**IDE, Ph. D., cadre supérieure de santé, coordonnatrice de la recherche en soins CHU de Bordeaux, membre de la CNCPR, maître de conférence associé temporaire, université de Bordeaux.
***IDE, Ph. Ds., coordonnatrice de la recherche en soins CHU de Nantes, membre de la CNCPR.
Les personnes âgées entrent en institution de plus en plus tard et présentent souvent des polypathologies. Parmi ces affections se trouvent les états neurodégénératifs de type Alzheimer et autres démences. Cette tendance est en augmentation et le nombre de cas attendus en 2030 est de 1 750 000 selon l’étude de la cohorte Paquid (1), par rapport à 800 000 à ce jour.
Les recommandations de bonne pratique de la Haute Autorité de santé (HAS), de décembre 2011 (2), préconisent de mettre en place pour le patient ou le résident un plan de soins et d’aides. Il comprend, en fonction du stade de la maladie : une prise en charge thérapeutique, une prise en charge coordonnée médico-psychosociale et environnementale du patient, de son entourage et d’éventuelles mesures juridiques. De plus, le plan Alzheimer 2008-2012 (3), qui recommandait l’utilisation des approches non médicamenteuses, a été remplacé par le plan maladies neurodégénératives (PMND) 2014-2019 (4), dont l’un des axes est de promouvoir la recherche sur ces maladies.
La prise en soin des personnes souffrant de démences consiste pour les soignants à s’adapter à leur état et à leur comportement, ce qui est parfois difficile. Pourtant, c’est cette compréhension qui permet de créer un climat de confiance pour entrer en relation et soigner de manière adaptée. L’approche Snoezelen consiste à instaurer un environnement stimulant les sens et qui permet à la personne de lâcher prise.
Le concept Snoezelen a été créé aux Pays-Bas dans les années 1970 par Jan Hulsegge et Ad Verheul. Le mot « Snoezelen » est un néologisme créé à partir de deux mots néerlandais : « snuffelen » qui veut dire renifler, découvrir et « doezelen » qui exprime l’acte de somnoler, de se détendre (Burns, Cox et Plant, 2000)(5).
Fortement développé aux Pays-Bas ainsi que dans les pays anglo-saxons, l’utilisation de l’approche Snoezelen en France date de 1990 et se développe actuellement à l’international. Tout le monde peut bénéficier de cet accompagnement, qui n’est pas une méthode mais une approche philosophique, une manière d’accompagner la personne soignée. Initialement indiqué dans le milieu du polyhandicap (Cuvo, May et Post, 2001)(6), le concept s’est étendu à d’autres populations, y compris aux personnes âgées atteintes de pathologies neurodégénératives de type Alzheimer (Burns, Cox et Plant, 2000 ; Van Weert et al., 2004).
Des auteurs ont travaillé sur cette approche et Van Weert et al (2004) (7) évoquent l’idée que « les soignants ne doivent pas se limiter à la maladie du résident » mais s’orienter vers « le résident avec une maladie ». Notre questionnement concerne l’amélioration de la qualité des soins de ces personnes qui souffrent de démence, en mobilisant l’approche Snoezelen autour du moment de la toilette, qui est parfois effectuée dans l’opposition ou dans l’incompréhension du geste, liée à l’état cognitif. C’est dans ce cadre qu’une revue de littérature a été réalisée en vue d’identifier les textes s’intéressant à cette approche, dans le contexte de population ayant une atteinte cognitive.
MÉTHODOLOGIE
La recherche bibliographique a été effectuée à partir de la base de données PubMed (Public Access to Medline). Pour cela, nous avons dans un premier temps, à partir de la méthode Pico (Patient, Intervention, Compare to, Outcomes), identifié les mots clés.
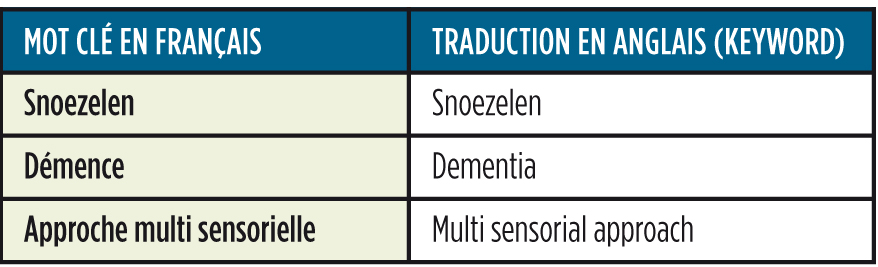
• Les mots clés utilisés pour interroger la base de données étaient : Snoezelen, démence, stimulation multi-sensorielle. Ils ont été traduits en anglais selon le thésaurus MeSH (Medical Subject Heading), ceci afin d’identifier les mots clés précis à utiliser avec le moteur de recherche PubMed. Il est important d’utiliser des MeSH qui sont reconnus par la base de données de recherche. L’utilisation de la troncature peut être utile dans ce type de recherche, en insérant un astérisque qui remplace les dernières lettres d’un mot.
• À partir de ces mots clés, une équation de recherche a été définie de la manière suivante : « Snoezelen » OR « approche multi-sensorielle ».
• Pour la sélection des articles issus de cette équation de recherche, des critères d’inclusion ont été définis, à partir des études :
- portant sur des personnes âgées souffrant de démence ;
- décrivant l’impact de Snoezelen sur le comportement des personnes âgées ;
- concernant les séances Snoezelen en général.
Un filtre sur la date des études recensées a été appliqué pour étendre les recherches publiées avant 2009.
RÉSULTATS
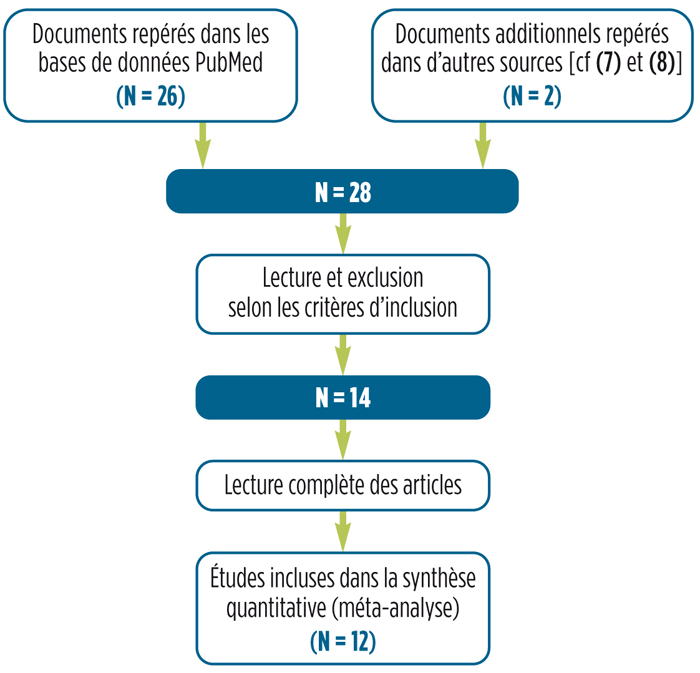
Comme illustré sur le diagramme de flux ci-contre, 28 articles ont été repérés, dont 26 identifiés dans Pubmed et deux articles publiés et diffusés sur Internet. Au total, les études publiées montrent l’intérêt porté à l’approche Snoezelen et mettent en évidence l’importance non seulement des gestes mais surtout de l’aspect relationnel, tous deux contribuant à l’état de bien-être des personnes atteintes de troubles cognitifs.
Selon le Dr Valérie Dimanchin et le Dr Jean-Marie Cros, l’accompagnement du patient nécessite une implication de l’ensemble du personnel soignant. L’aspect le plus important dans la prise en charge de type Snoezelen est certainement sa dimension humaine. Ces auteurs expliquent, qu’« il faut nécessairement des soignants compétents, sensibilisés et volontaires pour donner un nouveau sens à leur relation thérapeutique. Une connaissance de la personne soignée démente est indispensable afin de continuer à la percevoir avec une identité et donc de vouloir aller à sa rencontre dans la forme de communication la plus adaptée à ces pertes cognitives. »(8)
La recherche permet de mesurer l’impact des soins et des techniques mais aussi l’intérêt de concevoir et valider des outils tels que celui décrit dans l’étude menée par Lopez, Boilver et Perez en 2014, qui montre que l’approche Snoezelen favorise l’état de bien-être des patients suivis(9). Les auteurs mettent en exergue que, jusque-là, il n’existait pas de moyen de mesurer l’impact sur l’individu de la méthode Snoezelen, celle-ci étant très subjective. L’outil qu’ils présentent, nommé « Community Care Scale », a été validé pour mesurer son incidence sur l’état psycho-émotionnel et le bien-être des personnes souffrant de démence modérée à sévère. Il mesure cinq dimensions : l’anxiété, la communication, le plaisir, la capacité à s’adapter au milieu, et l’affectif.
Snoezelen est une approche qui nécessite la mobilisation des compétences relationnelles par le soignant. Associée à la toilette, elle permet d’éviter les soins dans l’opposition et favorise un état de mieux-être. Ceci confirme l’intérêt de l’utilisation de la méthode Snoezelen comme approche non médicamenteuse lors des soins par les IDE et les AS. Ainsi, le bien-être des soignants au travail est amélioré, tout comme celui des personnes âgées.
D’autres études démontrent l’impact positif de l’approche Snoezelen. En 2014, Maseda, Sanchez et al. ont conclu qu’elle était aussi efficace que d’autres activités individuelles et ont mis en lumière l’importance de thérapies interactives entre un soignant et la personne atteinte de démence(10). Sanchez, Maseda et al. (2016)(11) et Maseda et al. (2018)(12) ont conduit des études comparatives entre Snoezelen et des séances individuelles de musique. Ils ont montré un impact positif sur les troubles de comportement ainsi que sur l’humeur par Snoezelen. L’étude démontre que cette approche a un meilleur impact sur les symptômes de l’anxiété que les séances individuelles de musique. L’importance d’utiliser les approches non médicamenteuses, dont Snoezelen fait partie, est mise en lumière.
Todder, Levartovsky et Dwolatzky (2016) concluent dans leur étude « Measuring the effect of multi-sensory stimulation in the Snoezelen room on sleep quality of Alzheimer patients using actigraph » que la méthode Snoezelen devrait être considérée comme partie intégrante des soins pour les patients souffrant de démence type Alzheimer, concernant la qualité du sommeil(13). L’étude était menée durant une période de quinze jours : la première semaine, une amélioration a été constatée sur la qualité du sommeil mais pas la deuxième. Néanmoins, les auteurs recommandent une étude à plus grande échelle et durant une période plus longue pour confirmer les effets.
En 2017, Collier et Jakob(14) ont évalué l’utilisation de salles Snoezelen dans six établissements de santé. Les résultats indiquent que le manque de formation des accompagnants influe sur la sous-utilisation des salles, malgré l’impact positif qui est constaté ailleurs.
DISCUSSION
Les études publiées depuis 2010 montrent l’impact de l’approche Snoezelen sur les comportements et l’humeur des personnes. Il a été mis en évidence que cette approche a un effet positif sur l’état de bien-être de la personne souffrant de démence, avec une diminution de l’anxiété, une amélioration de la qualité de la communication et donc, un effet positif sur le plaisir. De plus, une équipe a pu valider un outil pour mesurer l’impact de Snoezelen sur l’état psycho-émotionnel des patients(9).
Le problème d’insomnie chez les personnes qui souffrent de démence peut être amélioré grâce à l’approche Snoezelen mais il y a des perspectives pour une étude approfondie sur le sujet. Effectivement, il serait intéressant de prolonger la durée de l’étude. de Todder, Levartovsky et Dwolatzky (2016), menée pendant une période de deux semaines.
D’autres études concernant la spécialité de la gériatrie sont en cours de rédaction ou de publication par exemple, Price et al, sur l’impact de Snoezelen dans les soins sur la personne âgée atteinte de maladie d’Alzheimer ou maladie apparentée lors de la toilette, qui devrait être publiée en 2019.
CONCLUSION
Nous pouvons constater que l’approche Snoezelen demeure surtout relationnelle et dépend de la qualité de l’accompagnement accordé au résident. Ainsi, la plupart des études sont qualitatives et concluent que cette approche a toute sa place au sein des établissements qui accueillent la personne âgée atteinte de démence ou de troubles de comportement. Elle peut donc être considérée comme une prise en soin non médicamenteuse complémentaire. Il appartient à l’encadrement d’instaurer cette philosophie de soin auprès de soignants formés. Comme disent Collier et Jakob, le manque de formation est un problème qui persiste dans certains établissements où des salles sont installées. Il est donc à noter l’importance de favoriser la formation pour les infirmières, les aides-soignantes et les autres paramédicaux, tels que les kinésithérapeutes et les ergothérapeutes.
Pour faciliter le changement des pratiques, la démonstration de l’efficacité de l’approche Snoezelen par une recherche comparative peut être un levier à actionner. Un projet de recherche a été soumis au Programme hospitalier de recherche infirmière et paramédicale (PHRIP) en 2010, non retenu, puis en 2012, alors accepté. Le protocole de ce projet a mesurer l’impact d’une toilette Snoezelen effectuée une fois par semaine, pendant un an, chez les personnes atteintes de la maladie d’Alzheimer ou de maladies apparentées. Ce projet de recherche, intitulé Sensicare, est maintenant terminé. Les résultats sont en cours de rédaction et seront publiés prochainement. Le design d’un projet s’effectue grâce à l’état de l’art après une revue de la littérature. Ainsi, une équipe de recherche est en capacité de constater ce qui a été étudié auparavant et les perspectives pour une étude future. Chaque projet devient alors une pièce à s’ajouter à la mosaïque complexe qui est celle de la recherche.
BIBLIOGRAPHIE
- 1. Voir sur le site de Santé publique France : bit.ly/33sX58n
- 2. Haute Autorité de santé, « Maladie d’Alzheimer et maladies apparentées : diagnostic et prise en charge », à voir sur : bit.ly/2L52ieO
- 3. Plan Alzheimer 2008-2012 : bit.ly/2oZ8aio
- 4. Le plan maladies neuro-dégénératives 2014-2019 : bit.ly/1vs4qCq
- 5. Burns I., Cox H., Plant H., « Leisure or therapeutics ? Snoezelen and the care of older persons with dementia », Internationnal Journal of Nursing Practice, 6 juin 2000 (3), pp. 18-26.
- 6. Cuvo AJ, May ME, Post TM, « Effects of living room, Snoezelen room, and outdoor activities on stereotypic behavior and engagement by adults with profound mental retardation », Research in Developmental Disabilities, mai-juin 2001, 22 (3), pp. 183-204
- 7. Van Weert JC, Kerkstra A, Van Dulmen AM, Bensing JM, Peter JG, Ribbe MW, « The implementation of Snoezelen in psychogeriatric care : an evaluation through the eyes of caregivers », International Journal of Nursing Studies, mai 2004 41 (4), pp. 397-409. Extrait du mémoire, Dimanchin et Cros (CHU de Nîmes, 2010, DU de psychiatrie du sujet âgé).
- 8. Lopez, Boilver et Perez, « Communicare : Assessment tool for reactions… in a multisensory stimulation environment », Dementia, 15 juillet 2016 (4), pp. 526-538.
- 9. Maseda A, Sánchez A, Marante MP, González-Abraldes I, de Labra C, Millán-Calenti JC, « Multisensory stimulation on mood, behavior, and biomedical parameters in people with dementia : is it more effective than conventional one-to-one stimulation ? », American Journal of Alzheimer’s Disease & Other Dementias, 29 novembre 2014 (7), pp. 637-47.
- 10. Sánchez A, Maseda A, Marante-Moar MP, de Labra C, Lorenzo-López L, Millán-Calenti J, « Comparing the effects of multisensory stimulation and individualized music sessions on elderly people with severe dementia : a randomized controlled trial », Alzheimer’s disease, 8 mars 2016, 52(1), pp. 303-315.
- 11. Maseda A, Cibeira N, Lorenzo-López L, González-Abraldes I, Buján A, de Labra C, Millán-Calenti JC, « Multisensory stimulation and individualized music sessions on older adults with severe dementia : effects on mood, behavior, and biomedical parameters », Journal of Alzheimer’s Disease, 2018, 63(4), pp. 1 415-1 425.
- 12. Todder D, Levartovsky M, Dwolatzky T, « Measuring the effect of multi-sensory stimulation in the Snoezelzn room onsleep quality of Alzheimer patients using Actigraph », Harefuah, décembre 2016, 155 (12), pp. 727-730.
- 13. Collier et Jakob, « The multisensory environment in dementia care : examining its role and quality from a user perspective », Health environments research & design journal, 10 octobre 2017, (5), pp. 39-51.
Chaque mois, une infirmière réalise une revue de la littérature à partir d’un questionnement sur sa pratique et vous livre le résultat de ses recherches.
En partenariat avec : la Commission nationale des coordonnateurs paramédicaux de la recherche
L’auteure déclare ne pas avoir de liens d’intérêts