UN OUTIL DE TRANSMISSIONS POUR LA GREFFE REIN/PANCRÉAS
PRISE EN CHARGE
J’EXPLORE
COORDINATION
Thomas Bréard* Ghislaine Biard** Gaël Berthelot*** Élise Goyon****
*infirmier coordinateur de transplantations hépatique et rein/pancréas
**hôpital Paul-Brousse (AP-HP) de Villejuif (Val-de-Marne)
Le parcours du patient en attente de greffe nécessite une bonne transmission des informations entre les acteurs. Pour optimiser les chances d’avoir un greffon, un outil de communication interéquipes a été déployé au centre hépato-biliaire de l’hôpital Paul-Brousse (AP-HP).
Les progrès de la médecine ont chronicisé la plupart des maladies, les rendant le plus souvent à la fois complexes et évolutives. Désormais, nombre de centres se spécialisent pour offrir une prise en charge spécifique, faisant intervenir de multiples interlocuteurs. Une situation à l’origine d’importantes difficultés dans le parcours de santé des patients. Car les différents acteurs ne se connaissent pas toujours, ne partagent pas la même culture professionnelle et peuvent rencontrer des difficultés pour communiquer entre eux, pouvant entraîner des ruptures de prise en charge mais aussi un cloisonnement professionnel(1). Dès lors, la personne malade ne sait plus à qui se référer. Dans ce contexte, l’infirmière de coordination (Idec) de parcours de soins est un rouage essentiel. Jean-René Loubat, consultant formateur, définit quatre rôles majeurs(2) pour la coordinatrice de parcours : le gatekeeper (portier), celui qui permet au patient l’entrée dans un parcours et devient l’interlocuteur privilégié ; le broker (courtier), qui recherche les meilleurs partenaires et solutions en étant soucieux de l’environnement du patient ; l’advocacy (défenseur), qui relaie les souhaits et défend, si nécessaire, la cause de son patient en faisant valoir ses droits ; le coach (accompagnement/conseil), qui soutient activement, conseille et accompagne le patient mais également l’entourage de ce dernier. Parce qu’elle occupe une place centrale lui permettant d’avoir un véritable avis sur l’organisation, l’infirmière de coordination peut, dans la continuité de ses missions, proposer des outils d’amélioration du parcours de soins des patients, à l’exemple de celui présenté plus loin, et, par ce biais, avoir une vraie implication dans la transition au numérique de l’hôpital.
LE CONSTAT
Parmi les causes de rupture dans le parcours de santé identifiées, la plus importante est le manque de transmissions entre la structure spécialisée ou référente et le patient(3). Un problème auquel la coordination de transplantations, au centre hépato-biliaire de l’hôpital Paul-Brousse, fait face dans la prise en charge des patients en bilan de prétransplantation rénale et pancréatique (TPR) ainsi que de ceux en attente de greffe. En effet, trois équipes sont parties prenantes : celle du pancréas à l’hôpital Paul-Brousse, où se déroule l’acte opératoire, celle de néphrologie et d’urologie du centre hospitalier universitaire (CHU) du Kremlin-Bicêtre, et le centre de référence qui a adressé le patient. Les patients vus en consultation de transplantation viennent essentiellement d’Île-de-France et des Hauts-de-France. Bien qu’au sein de chacune de ces équipes, des infirmières de coordination soient impliquées dans la prise en charge du patient, le problème de transmissions n’est pas pour autant résolu, chacune d’entre elles s’occupant de sa spécialité et gérant sa propre liste d’attente.
À l’hôpital Paul-Brousse, pour éviter de perdre de vue les patients, l’Idec et le chirurgien les voient tous les six mois, et, une fois par an, l’anesthésiste remet à jour le dossier avec les nouveaux examens cardiaques réalisés (échographie cardiaque, scintigraphie myocardique, échodoppler des troncs supra-aortiques et des artères des membres inférieurs). L’objectif principal des coordinatrices de greffes du centre de transplantation est d’inscrire rapidement les personnes sur liste d’attente et, ainsi, diminuer au maximum le temps d’attente sur cette liste (dix-huit mois en moyenne). Pour cela, par l’intermédiaire de courriels, d’appels téléphoniques ou de courriers, l’infirmière de coordination (Idec) de parcours de soins reste en relation avec le patient, l’équipe de dialyse ou le néphrologue. Les informations transmises sont susceptibles d’avoir un impact primordial sur le projet de transplantation pendant le bilan préTPR ou lorsque le patient est « actif » (lire encadré sur cette page). Or, la problématique actuelle pour les Idec est justement le manque de transmissions et d’échanges avec les équipes référentes et avec le patient directement qui, parce qu’il n’a pas le dossier, nous redirige fréquemment vers son référent de dialyse. Les transmissions ne sont donc pas faites en temps réel entre les équipes, et les Idec des centres de transplantation ne peuvent pas mettre à jour la liste en temps et en heure. Une conséquence très dommageable pour le patient qui perd des chances de recevoir un greffon, faute de dossier à jour (cf risque de contre-indication temporaire de greffe (CIT), lire encadré ci-contre). Face à ce constat, les centres de dialyse ont été sollicités. Les partages d’expérience ont permis de confirmer de leur côté un manque d’informations précises concernant la date d’inscription sur liste d’attente et le calendrier des différents examens.
UN OUTIL SIMPLE ET ACCESSIBLE
Pour tenter de répondre à cette problématique, une des options envisagées a été la création d’un dossier médical informatisé protégé interéquipes. Avec l’appui de la startup Instamed, nous avons créé une base de données qui permet au centre de transplantation de communiquer avec les centres de dialyse et de rassembler l’ensemble des informations dans un même outil de suivi. De plus, il est possible pour les patients acteurs de leur prise en charge de se créer un compte pour partager eux-mêmes leurs informations. Avec comme objectifs finaux de diminuer les CIT et permettre un délai d’attente minimal aux patients diabétiques ayant une insuffisance rénale terminale.
UN SUIVI PATIENT OPTIMISÉ
Instamed est l’outil de travail des coordinatrices de greffe. Le but de cette base est de voir rapidement quel patient est actif sur la liste, qui est en CIT et qui n’est pas encore inscrit. Pour ce faire, nous avons classé les patients en fonction de leur groupe sanguin, puis nous avons placé une pastille de couleur correspondant à leur situation (voir figure p. 62). Chaque onglet représente un patient et nous pouvons retrouver toutes les informations le concernant, permettant de faire évoluer la pastille. Ce sont ces informations que l’ensemble des acteurs de la prise en charge peuvent remplir pour optimiser le suivi et ainsi faciliter le parcours du patient. Pour favoriser les échanges, un système de messagerie direct a été intégré. Nous pouvons ainsi communiquer avec les centres de dialyse et les patients.
Lors de la création de la base, nous avons pensé à optimiser la présentation de la liste de greffe. En effet, pour nous simplifier l’appel de greffe, qui se déroule le plus souvent la nuit, nous avons sélectionné toutes les informations qui ont un impact sur l’organisation et ce, afin d’être le plus opérationnel possible le jour J (le temps d’arrivée, les jours de dialyse, les mises à jour du dossier…).
UN PROJET AMBITIEUX
Grâce à l’expérience acquise dans la transplantation et dans l’utilisation de différentes bases de données, nous avons su exprimer facilement nos souhaits à la startup Instamed. L’objectif majeur étant de disposer d’une base de données simple et accessible à l’ensemble des professionnels de santé. Un outil ludique que l’on peut utiliser sans difficulté. Un navigateur Internet avec un mot de passe pour l’intégrer suffit pour être accessible sur toutes les plateformes. Au niveau des protections des données, elle est validée par l’APHP.
Reste que ce genre de projet est chronophage. Une fois la base créée, il faut la remplir avec l’ensemble des données des patients et réussir à l’intégrer dans l’univers de l’hôpital. Cela demande en outre de former l’ensemble des interlocuteurs qui pourraient avoir à s’en servir et s’assurer qu’elle ne présente pas de dysfonctionnements. En parallèle, il faut également recenser l’ensemble des centres de dialyse et les contacter pour leur expliquer la démarche et les faire adhérer. C’est un projet à la fois ambitieux et passionnant.
Pour conclure, la recherche permanente d’une meilleure qualité de soins pour les patients doit être notre principale préoccupation. La base Instamed est encore trop récente pour obtenir des résultats significatifs sur la prise en charge des patients, mais les retours sont pour le moment positifs. Il serait souhaitable d’étudier le retour des patients et de l’ensemble des professionnels de santé pour continuer à l’améliorer.
Le travail mené en collaboration avec la startup Instamed, les équipes de dialyse et le patient montre que les connaissances, l’expérience et la position centrale à l’hôpital des infirmièress coordinatrices peuvent influer sur les futures innovations et ainsi améliorer les prises en charge.
NOTES
1. Haute Autorité de santé (HAS), « Parcours de soins. Questions/réponses », mai 2012. Disponible en ligne sur : bit.ly/39zVrpM
2. Parcours Santé Coordination, « Le coordonnateur de parcours : la nouvelle figure du système de santé ». Disponible en ligne sur : bit.ly/39xqq5T
3. Gandy D., « La place des transmissions orales dans la continuité des soins », travail de fin d’études soutenu en 2018. Disponible en ligne sur : bit.ly/35IWuTp
De la consultation d’annonce à la liste d’attente de greffe
Pour saisir l’enjeu d’une bonne transmission des informations, il faut comprendre les étapes de la prise en charge d’un patient candidat à une greffe rein-pancréas. Lors de la consultation d’annonce à l’hôpital Paul-Brousse, le projet de greffe est présenté au patient. La première étape de ce projet consiste en un bilan de pré-transplantation qui a pour objectif de rechercher des contre-indications à l’acte opératoire et à la période post-transplantation. Ce bilan est exhaustif et peut prendre trois à quatre mois en fonction des comorbidités du patient. Il comprend l’évaluation du diabète, de la fonction rénale, de l’état respiratoire et cardiovasculaire, soit un nombre important d’examens médicaux réalisés au plus proche du domicile du patient, que l’équipe de coordination de transplantation a en charge de récupérer pour faire avancer le bilan. Ce sont ensuite les anesthésistes qui décideront de la greffe, en fonction des examens cardiaques et pulmonaires, et des potentiels risques de l’anesthésie durant la transplantation. Une fois le dossier validé par l’anesthésiste, le patient devient « actif » sur liste de transplantation rein/pancréas. C’est-à-dire qu’il doit rester joignable 24 h/24, 7 j/7.
Le patient est « actif » sur liste d’attente de greffe, cependant, le risque d’être placé en contre-indication temporaire de greffe (CIT) est important. Deux variables sont fréquentes pour les mises en CIT : les complications du diabète (essentiellement cardiaques et infectieuses et une prise de poids importante) et les retards de mises à jour du dossier du patient sur liste nationale (anticorps anti-HLA à faire prélever tous les trois mois et le dossier anesthésiste à renouveler une fois par an). Or, la CIT empêche toute proposition de greffe.
Le diabète de type 1, cause majeure d’insuffisance rénale chronique
Le diabète est une maladie chronique avec une incidence élevée et des complications à long terme. Ainsi, en France, en 2019, l’incidence du diabète de type 1 est d’environ quinze cas pour 100 000 enfants âgés de moins de 15 ans. Depuis vingt ans, le nombre de personnes atteintes d’un diabète de type 1 progresse de 3 à 4 % par an, avec une apparition de la pathologie de plus en plus précoce, notamment chez les enfants de moins de 5 ans(1). Malgré les progrès de l’insulinothérapie, certains malades présentent encore des complications aiguës ou chroniques de la maladie, parmi lesquelles l’insuffisance rénale, liées à un contrôle insuffisant de leur glycémie. Ces dernières ont un impact direct sur la qualité de vie et sont responsables d’une augmentation du taux de décès chez ces patients par rapport au reste de la population.
LA TRANSPLANTATION REIN/PANCRÉAS COMME SOLUTION
La transplantation simultanée rein/pancréas (TPR) est une solution pour le traitement de ces patients atteints d’insuffisance rénale terminale résultant du diabète de type 1. Plusieurs études ont montré que la transplantation du pancréas et du rein peut améliorer considérablement leur qualité de vie et leur survie à long terme. Au cours des dix dernières années, les caractéristiques des nouveaux malades en attente simultanée de rein et de pancréas sont un âge moyen en légère baisse de 41,5 ans en 2011 à 40,3 en 2019. De plus, 94 % des nouveaux inscrits sont âgés de moins de 55 ans, avec une majorité d’hommes (64,5 %)(2). La part des patients en contre-indication temporaire sur la liste d’attente a fortement augmenté dans les dernières années passant de 26 % en 2008 à 48 % en 2010 et 53 % au 1er janvier 2015.
Depuis 1976, année de la première greffe pancréatique enregistrée dans Cristal, un total de 2 187 greffes pancréatiques ont été enregistrés. Le nombre estimé de malades porteurs d’un greffon pancréatique est de 1 027 au 31 décembre 2019, selon les données de l’Agence de la biomédecine, avec une moyenne de 80 greffes par an. En 2020, à l’hôpital Paul-Brousse, nous suivions 76 patients, 12 ont été transplantés. Sur les 76 patients suivis, 17 % étaient en CIT, 15 % actifs et 23 % en cours de bilan pré-greffe.
1. Institut national de la santé et de la recherche médicale (Inserm), « Diabète de type 1, une maladie auto-immune de plus en plus fréquente ». Disponible en ligne sur : bit.ly/3ihmDO1
2. Agence de la biomédecine, « Organes - Greffe pancréatique ». Disponible en ligne sur : bit.ly/3icgdQs
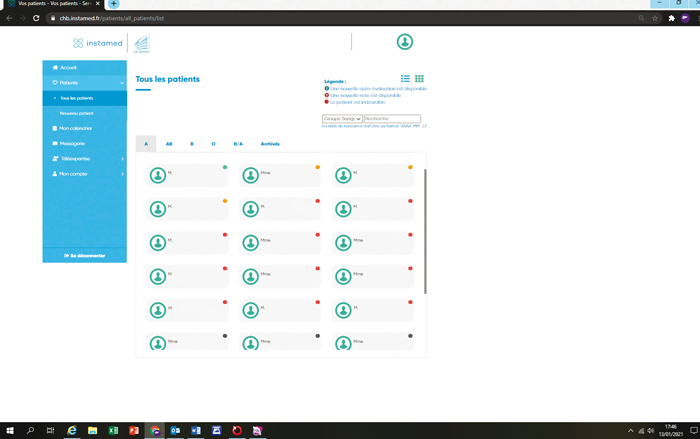
Figure 1. • La pastille verte indique que le patient est actif sur liste • La pastille orange indique que le patient est actif sur liste mais que les anticorps anti-HLA ou le dossier anesthésiste va être à renouveler rapidement • La pastille rouge indique que le patient est en CIT, soit à cause d’une complication du diabète, soit parce que le dossier anesthésiste ou que les anticorps anti-HLA ne sont plus à jour • La pastille noire signifie que le patient n’est pas encore inscrit sur liste.



